Um estudo internacional publicado no periódico Hormone Research in Paediatrics e apresentado no congresso ATTD 2026, em Barcelona, trouxe dados inéditos sobre um problema que muitos usuários de dispositivos para diabetes já conhecem na prática: as complicações na pele. A pesquisa, que contou com a participação do Hospital de Clínicas da Unicamp, acompanhou mais de 1.700 crianças e adolescentes em 22 centros pediátricos ao redor do mundo e constatou que problemas cutâneos estiveram presentes em 52% dos usuários de bomba de insulina e em 30% dos usuários de sensor de glicose.
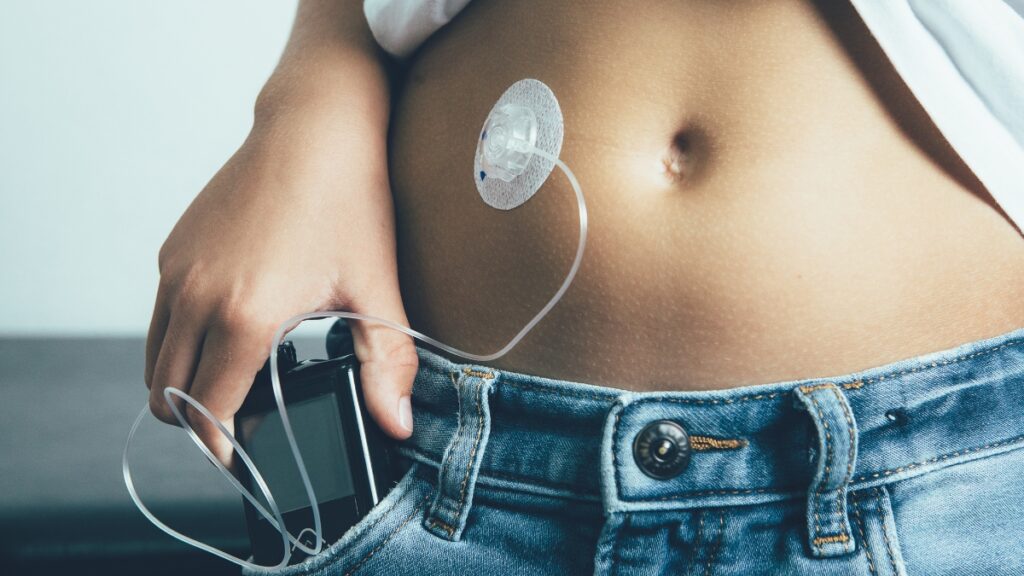
Cicatrizes, feridas e lipodistrofias foram mais frequentes nos locais de inserção das bombas do que nos dos sensores. Eczema foi identificado em 9% dos participantes em ambos os tipos de dispositivo. A endocrinologista pediátrica Mariana Zorron, do HC da Unicamp, é uma das autoras do estudo. Ela destacou que pele seca e queratose pilar aumentaram o risco de complicação cutânea de duas a cinco vezes.
Para além do contexto pediátrico, esses dados reforçam um alerta que vale para qualquer usuário de bomba ou sensor: os cuidados com a pele fazem parte do tratamento e precisam de atenção sistemática. O dermatologista Felipe Ribeiro orienta sobre como prevenir e manejar as principais complicações.
Como evitar lipodistrofia nos locais de inserção
A lipohipertrofia, acúmulo de tecido fibroso causado pela inserção repetida no mesmo ponto, é uma das complicações mais comuns entre usuários de bomba de insulina. Além do impacto estético e da irregularidade que provoca na superfície da pele, ela compromete a absorção da insulina e pode desestabilizar o controle glicêmico mesmo sem mudanças na dose ou no cardápio.
A principal estratégia de prevenção é o rodízio rigoroso do local de inserção. A cânula deve ser trocada a cada dois a três dias, com espaçamento mínimo de um a dois centímetros em relação ao ponto anterior. As regiões do abdômen, coxas, nádegas e braços devem ser alternadas sistematicamente para que cada área tenha tempo de recuperação. Além disso, é importante inspecionar a pele com frequência: áreas com caroços ou endurecimento devem ser evitadas por meses, até que o tecido se normalize.
Cuidados com o adesivo para evitar feridas e dermatite
O adesivo dos sensores e bombas é uma fonte frequente de irritação cutânea, especialmente em pessoas com pele sensível ou seca. Para remover o dispositivo, a recomendação é fazer movimentos lentos e suaves, de preferência com auxílio de um removedor de adesivo à base de solvente, evitando puxar bruscamente e causar microlesões na pele.
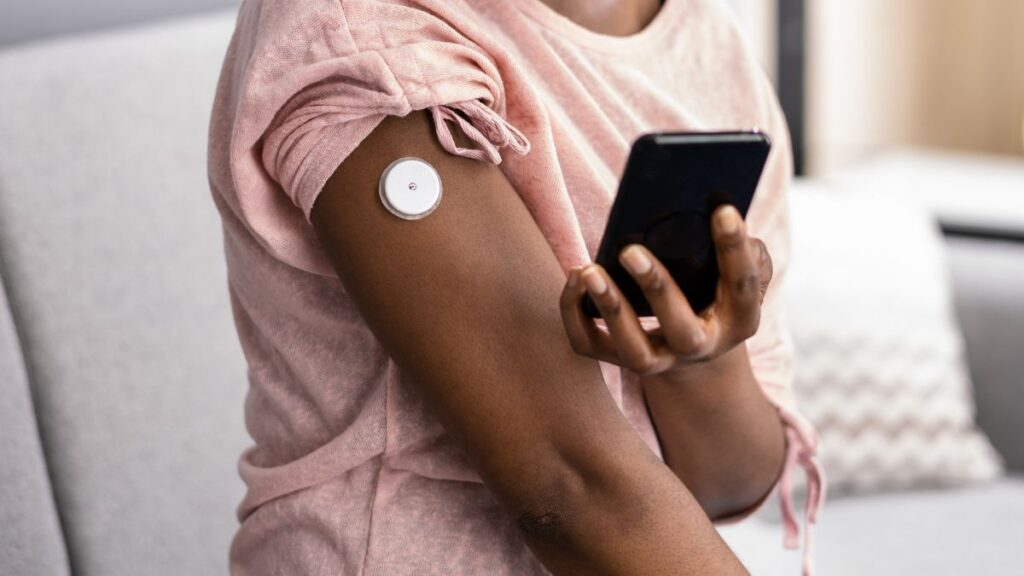
Antes da aplicação, a área deve ser higienizada com água e sabão neutro. O uso excessivo de álcool resseca a pele e não deve ser incorporado à rotina. Para quem apresenta reação ao adesivo, filmes de barreira em spray ou toalhetes protetores podem ser aplicados antes da fixação do dispositivo. Curativos finos de hidrocoloide ou silicone usados como subcamada também ajudam a reduzir a irritação e a proteger a pele do contato direto com o adesivo.
Manejo da pele seca e do eczema
O estudo da Unicamp identificou que a xerose cutânea (pele excessivamente seca e descamativa) esteve fortemente associada a praticamente todos os tipos de complicação dermatológica avaliados. Por isso, a hidratação da pele é uma medida preventiva de primeira linha para quem usa esses dispositivos.
Loções ricas em lipídios ajudam a reduzir o eczema nos locais de fixação e devem fazer parte da rotina de cuidados. Em casos de feridas superficiais, pomadas à base de zinco ou, quando há sinais de infecção bacteriana, pomadas antibióticas podem ser indicadas pelo dermatologista. Quando a pele de uma região estiver irritada, uma alternativa é alternar o lado do corpo utilizado para o sensor e para a bomba, dando descanso à área afetada.
Quando procurar um médico
Nem toda reação exige intervenção especializada imediata, mas alguns sinais indicam a necessidade de avaliação dermatológica com urgência. Ferida que não cicatriza, área com secreção, dor intensa ou lipodistrofia extensa são situações que pedem acompanhamento profissional. Nesses casos, tratamentos como a laserterapia podem ser indicados pelo dermatologista.
A identificação precoce dos fatores de risco e a conscientização sobre os cuidados com a pele são passos fundamentais para que o uso de tecnologia no controle do diabetes seja seguro e eficaz a longo prazo.
O que você pode fazer agora
- Estabeleça um esquema de rodízio e siga-o rigorosamente: troque a cânula a cada dois a três dias e respeite o espaçamento entre os pontos.
- Inspecione a pele com regularidade nos locais de inserção. Áreas com caroços, endurecimento ou cicatrizes devem ter repouso prolongado.
- Use removedor de adesivo adequado na hora de retirar o dispositivo.
- Aplique filme de barreira antes de fixar o adesivo se você tiver pele sensível ou histórico de reação.
- Hidrate a pele diariamente com loção rica em lipídios, especialmente nas regiões de uso frequente.
- Não use álcool em excesso na limpeza: água e sabão neutro são suficientes na maioria dos casos.
- Se a pele de uma área estiver comprometida, alterne o lado do corpo para dar descanso.
- Diante de feridas persistentes, secreção ou dor, procure um dermatologista.


