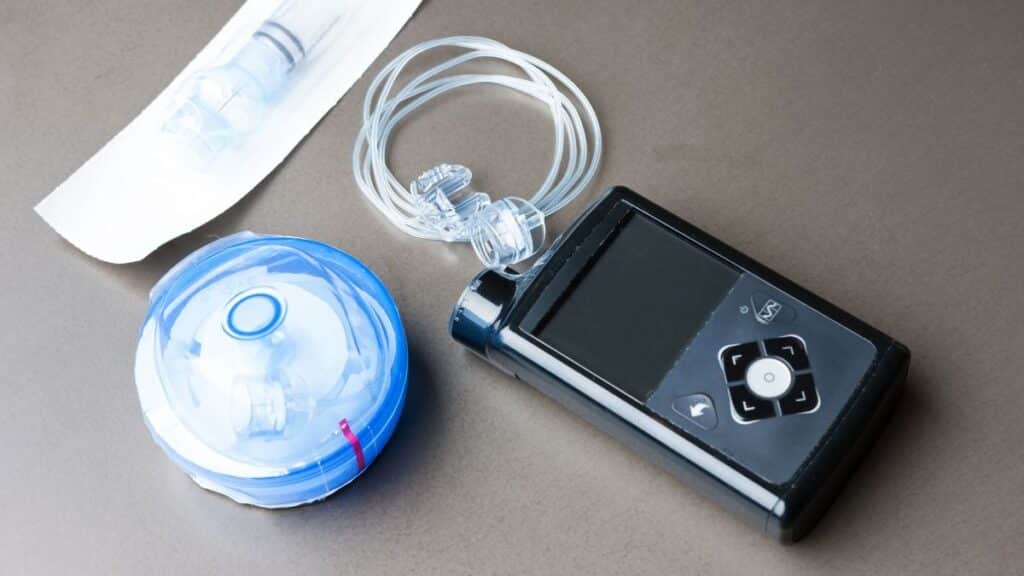
A Segunda Seção do Superior Tribunal de Justiça (STJ) definiu critérios claros para que planos de saúde cubram a bomba de insulina. Com isso, o tribunal reforça que os pedidos de custeio devem receber avaliação caso a caso, equilibrando proteção ao paciente com critérios técnicos e jurídicos e evitando exclusões automáticas do tratamento.
Cobertura de bomba de insulina deve seguir critérios específicos
O STJ determinou que a bomba de infusão contínua de insulina não pode ser excluída automaticamente da cobertura pelos planos de saúde. No entanto, os juízes devem observar critérios definidos pela jurisprudência e pelo STF. Segundo o relator, ministro Ricardo Villas Bôas Cueva, é necessário considerar:
- Prescrição médica fundamentada;
- Registro do dispositivo na Anvisa;
- Ausência de alternativa terapêutica eficaz no rol da ANS;
- Negativa prévia da operadora;
- Comprovação científica da eficácia do tratamento;
- Consulta a órgãos técnicos especializados, como o NATJus, para embasamento médico.
Além disso, esses parâmetros garantem que cada caso receba avaliação individualizada, baseada em evidências clínicas e regulamentação vigente, evitando decisões automáticas que prejudiquem pacientes.
Lei 14.454/22 e contratos antigos
O tribunal também determinou que a Lei 14.454/2022, que flexibilizou a interpretação do rol da ANS, vale imediatamente, inclusive para contratos de planos de saúde firmados antes da vigência da lei. Isso significa que operadoras não podem negar cobertura apenas com base no rol da ANS, desde que os critérios legais e clínicos sejam respeitados.
Portanto, tratamentos não previstos na lista básica podem ser analisados para cobertura quando atendem critérios técnicos e científicos.
Caso concreto analisado pelo STJ
O julgamento envolveu uma paciente com diabetes tipo 1 que buscava a bomba de insulina para controlar a glicemia e prevenir complicações. O uso do dispositivo tinha indicação médica para preservar o rim transplantado, evitar agravamento da retinopatia, preparar-se para gestação futura e reduzir riscos cardiovasculares.
O Tribunal de Justiça de São Paulo (TJ/SP) determinou que o plano fornecesse o equipamento e aplicou indenização por danos morais, com base no Código de Defesa do Consumidor e na Lei 14.454/22. No entanto, a operadora recorreu ao STJ, alegando que o tratamento não constava no rol obrigatório da ANS.
Entendimento do STJ e voto do relator
O relator, ministro Ricardo Villas Bôas Cueva, destacou que:
- A bomba de insulina é dispositivo médico, não medicamento domiciliar nem órtese/prótese;
- O rol de procedimentos da ANS funciona como referência básica, e não como lista restritiva;
- Estudos científicos recentes demonstram benefícios clínicos, como melhor controle da glicemia, redução de hipoglicemias e menor necessidade de hospitalizações.
Além disso, Cueva enfatizou que a cobertura não é automática. Para autorizar o custeio, os juízes devem observar:
- Prescrição médica fundamentada;
- Registro na Anvisa;
- Inexistência de alternativa terapêutica eficaz no rol da ANS;
- Comprovação científica da eficácia do tratamento;
- Prévio requerimento à operadora;
- Consulta a órgãos técnicos especializados, como NATJus.
No caso concreto, o TJ/SP considerou apenas a prescrição médica, sem avaliar todos os critérios exigidos. O STJ determinou a reavaliação do processo com base em todos os parâmetros fixados pelo tribunal e pelo STF. O colegiado seguiu de forma unânime o voto do relator.
Análise de especialistas
Especialistas em direito à saúde afirmam que a decisão do STJ representa um avanço para pacientes com diabetes tipo 1. Anna Patrícia Silva, advogada e pessoa com diabetes, explica que, em tese, os planos de saúde devem fornecer a bomba de insulina de maneira administrativa, desde que sigam os requisitos definidos pelo ministro relator.
Além disso, ela ressalta que existe diferença entre a tese e a prática, mas que a decisão garante segurança jurídica para que o tratamento seja fornecido quando outras terapias não conseguirem alcançar o equilíbrio glicêmico. Segundo Anna, o julgamento é histórico, pois é a primeira vez que um tema repetitivo considera especificamente pessoas com diabetes tipo 1. Assim, a decisão aumenta a visibilidade do tratamento perante a sociedade e o Judiciário e fortalece os direitos dos pacientes.
Maria Eloisa Malieri, advogada especializada em direito à saúde e também pessoa com diabetes tipo 1, destaca que, embora o acórdão ainda possa sofrer recurso, a decisão representa um reconhecimento judicial da obrigatoriedade do fornecimento da bomba de insulina pelos planos de saúde.
No entanto, ela alerta que a cobertura não ocorre automaticamente: o paciente precisa apresentar prescrição médica e negativa prévia da operadora. Por outro lado, para Malieri, o grande avanço da decisão é consolidar que a bomba de insulina não é um produto de uso domiciliar, mas sim essencial para o tratamento de pessoas com diabetes. Portanto, a decisão reforça a obrigação dos planos de saúde de fornecer o equipamento quando os critérios legais e médicos forem atendidos.