O dia do diagnóstico não muda apenas a glicose. Ele muda a casa inteira. Muda o sono dos pais, o jeito de olhar para a escola e até a identidade do adolescente. Quando o diabetes tipo 1 surge na infância ou na adolescência, o impacto vai muito além do consultório. Nesse contexto, o tema foi debatido no DiabetesCast, podcast do Um Diabético, em um episódio dedicado aos desafios, avanços e perspectivas do diabetes tipo 1 em crianças e adolescentes.
A conversa contou com a participação da endocrinologista pediátrica Dra. Carol Passoni, médica que atua no acompanhamento de crianças e adolescentes com diabetes tipo 1 e integra equipes de centros de referência no Brasil.
O impacto do diagnóstico e o peso emocional sobre a família
Para muitas famílias, o diagnóstico chega acompanhado de culpa. Em geral, pais revisitam hábitos, alimentação, gestação e decisões do passado em busca de uma explicação. No entanto, esse movimento costuma atrasar o início do cuidado emocional necessário.
“Os pais precisam entender que não existe culpa. O diabetes tipo 1 é multifatorial. Enquanto a família fica presa à culpa, o tratamento não anda”, explica a Dra. Carol Passoni.
Por isso, a aceitação familiar se torna um passo decisivo para que a criança ou o adolescente se sinta seguro. Além disso, ajuda a construir uma rotina mais equilibrada, sem excesso de medo ou vigilância.
Outro ponto sensível aparece, principalmente, na adolescência. Nesse período, muitos jovens passam a se sentir um peso dentro de casa.
“O adolescente precisa entender que o diabetes não define quem ele é. Ainda assim, quando isso não fica claro, o impacto emocional pode ser grande”, afirma.
Acesso ao tratamento ainda é o maior desafio no Brasil
Quando a conversa avança para a realidade brasileira, um problema se repete: o acesso. E isso vale tanto para o sistema público quanto para o privado.
“Não estamos falando só de insulina. Estamos falando também de canetas adequadas para doses pequenas, sensores de glicose e bombas de insulina. Tudo isso faz diferença real no controle”, destaca a médica.
Na infância, ajustes finos de dose fazem parte da rotina. Por esse motivo, pequenas variações podem causar hipoglicemias ou hiperglicemias importantes. Assim, a falta de dispositivos adequados impacta diretamente o resultado do tratamento.
Além disso, mesmo quando o insumo existe, muitas famílias enfrentam dificuldades para aprender a usar corretamente. Nesse cenário, monitorar glicemia, interpretar números e tomar decisões exige orientação constante.
“A educação em diabetes é longa. Ou seja, não acontece em uma única consulta”, reforça.
Diagnóstico tardio e o risco ainda elevado de cetoacidose
Outro ponto de alerta discutido no episódio foi o diagnóstico tardio do diabetes tipo 1 no Brasil. Em muitos casos, a criança só recebe o diagnóstico após desenvolver cetoacidose diabética, uma complicação grave e evitável.
“Sintomas clássicos como muita sede, urinar várias vezes ao dia, perda de peso ou até voltar a fazer xixi na cama ainda passam despercebidos”, alerta a Dra. Carol.
Como consequência, não é raro que crianças passem por atendimentos sucessivos sendo tratadas como virose ou infecção comum.
“Falta treinamento. Na maioria das vezes, não é descaso, é despreparo. O profissional não associa aqueles sintomas ao diabetes”, explica.
Portanto, capacitar médicos da atenção básica e da emergência é um passo fundamental para reduzir internações e riscos.
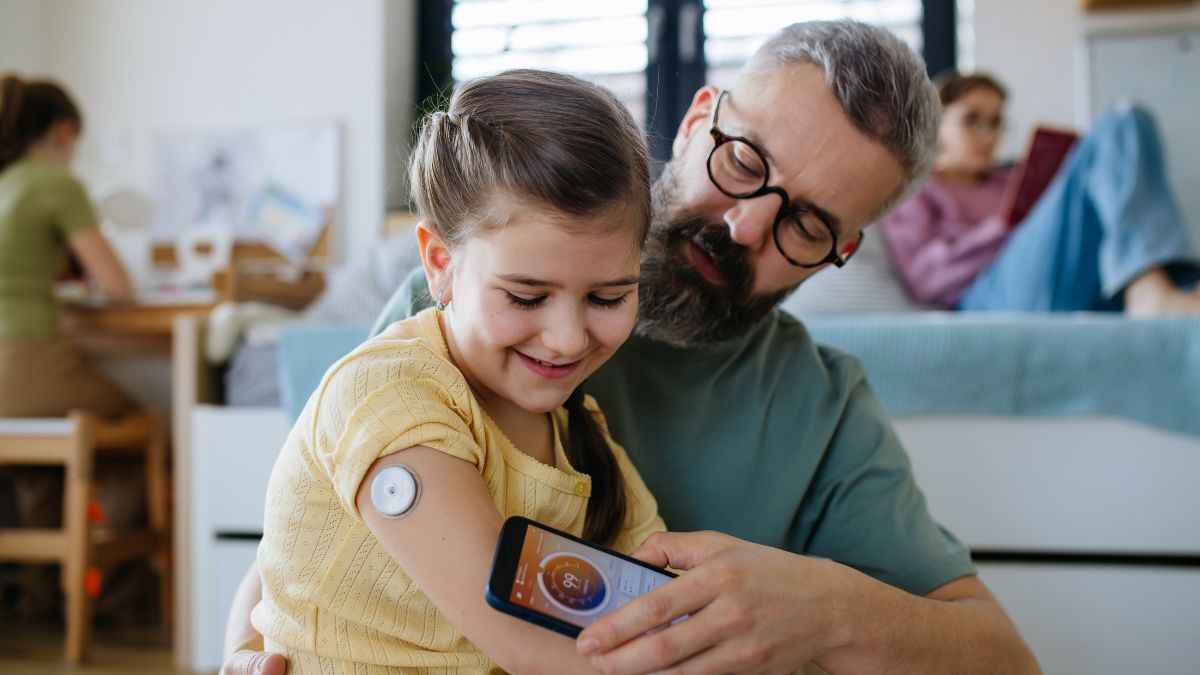
Tecnologia muda resultados e também qualidade de vida
O uso de tecnologia no tratamento do diabetes tipo 1 infantil representa um divisor de águas. Atualmente, sensores de glicose e bombas automatizadas ajudam a reduzir oscilações e melhorar o tempo no alvo.
“A tecnologia não melhora só números. Na prática, ela melhora a vida”, afirma a endocrinologista.
Enquanto isso, em países onde essas tecnologias são amplamente utilizadas, os resultados de controle glicêmico em crianças são significativamente melhores. No Brasil, ainda existe um atraso importante, muito relacionado à dificuldade de acesso.
Além disso, a tecnologia facilita o cuidado em ambientes como a escola. Com isso, reduz o medo do sangue e permite acompanhamento mais discreto.
Educação contínua também é tratamento
Durante o DiabetesCast, a Dra. Carol foi enfática ao afirmar que educação não é complemento. Ela é parte do tratamento.
“Para educar bem uma família, seriam necessárias muitas horas. Porém, o sistema não remunera esse tempo”, explica.
Em alguns países, crianças recém-diagnosticadas permanecem internadas por semanas apenas para educação em diabetes. No Brasil, essa estratégia esbarra na falta de leitos.
Dessa forma, modelos alternativos ganham espaço, como acompanhamento multiprofissional, uso de tecnologia e materiais educativos fora do consultório.
Telemedicina e apoio aos profissionais da base
Outra solução discutida como caminho possível é o fortalecimento da telemedicina. Nesse modelo, centros de referência apoiam médicos generalistas e de família.
“O profissional da base precisa saber reconhecer e iniciar o cuidado. Enquanto isso, casos mais complexos podem ser discutidos à distância”, explica a médica.
Esse modelo é especialmente relevante em regiões com poucos especialistas. Além disso, reduz desigualdades regionais no acesso ao cuidado.
EducaBetes uma iniciativa brasileira para ampliar educação em diabetes
Para reduzir a lacuna de informação, iniciativas nacionais começam a surgir. Um exemplo é o aplicativo EducaBetes, desenvolvido pelo Hospital das Clínicas de São Paulo.
“O aplicativo ajuda desde o início da insulina até situações de emergência”, conta a Dra. Carol.
Assim, a proposta é oferecer educação contínua, já que o aprendizado em diabetes acontece no dia a dia.
A escola também faz parte do cuidado
A criança com diabetes passa grande parte do tempo na escola. Ainda assim, muitas instituições não se sentem preparadas.
“Não é só uma questão legal. É também uma questão de humanidade”, afirma.
Sensores ajudam a reduzir o medo. No entanto, não substituem treinamento e protocolos claros.
Adolescência, autonomia e apoio psicológico
A transição do cuidado dos pais para o adolescente é um dos momentos mais delicados. Nesse período, conflitos são comuns.
“Quando o adolescente quer assumir tudo sozinho, o risco aumenta. Por outro lado, quando os pais não conseguem soltar, o conflito aparece”, explica.
Por isso, o apoio psicológico é indispensável. Ele ajuda a reorganizar papéis e preservar vínculos.
Esperança real a ciência avança além do controle
Além do controle diário, a ciência avança em estratégias de prevenção. Hoje, já se discute triagem de anticorpos e terapias que retardam o diabetes tipo 1.
“Estamos vivendo um momento muito importante. Finalmente, a ciência começa a mudar o curso da doença”, afirma.
Pesquisas com células beta reforçam essa esperança. Ainda não é cura, mas é um avanço concreto.
O que fica de prático para quem convive com diabetes hoje
Reconhecer sintomas precocemente pode evitar emergências graves.
Além disso, educação contínua é tão importante quanto insulina.
Tecnologia não é luxo quando melhora a vida e reduz complicações.
Por fim, a adolescência exige rede de apoio e acompanhamento psicológico.